
von Buges | Feb 8, 2023 | Allgemein
Bei CASANA trainieren schon die ersten älteren Patienten Es hat lange gebraucht, weil die Baustelle eine schnellere Eröffnung nicht möglich gemacht hat, aber nun trainieren die ersten älteren Patienten bei CASANA in der Lämmerspiel Str. 12 in Mühlheim. Und das wird am...

von Buges | Okt 25, 2021 | Allgemein
Die BUGES Vorstände Stefan Folberth und Rolf Schneider haben Bundesgesundheitsminister Jens Spahn am 18. September getroffen. Sein Büro beantwortet die Fragen wie folgt: Sehr geehrter Herr Folberth, vielen Dank für Ihr Schreiben an Herrn Bundesgesundheitsminister...

von Buges | Aug 4, 2020 | Allgemein
Der Pionier und seine Idee Der promovierte Mediziner Oliver Haarmann ist Gründer (2004) von „Casana“, einer geriatrischen Schwerpunktpraxis für ambulante Rehabilitation und Prävention auf dem Lindenhof. Vorläufer war ein wissenschaftlicher Modellversuch. Das...

von Buges | Mrz 6, 2020 | Allgemein
Am 20. Januar besuchten Präsident Stefan Folberth, Fachvorstand Dr. Oliver Haarmann und Rolf Schneider die gesundheitspolitische Sprecherin der CDU/CSU-Bundestagsfraktion, Frau Karin Maag in ihrem Büro in Stuttgart. Dem BUGES war es wichtig, sein Positionspapier zur...
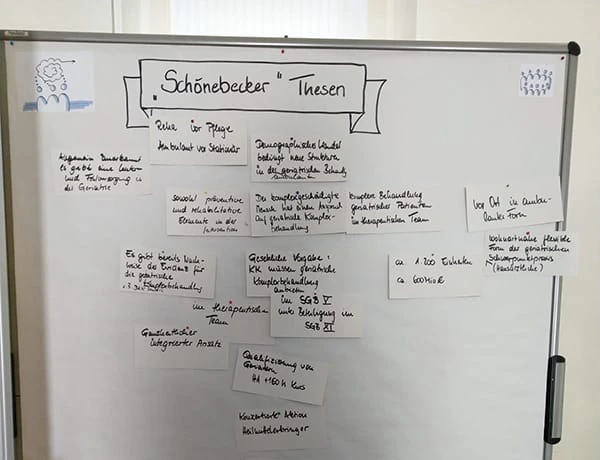
von Buges | Jul 5, 2019 | Allgemein
Schönebecker Thesen zur intensivierten geriatrischen Versorgung Der demografische Wandel bedingt die Stärkung bestehender und die Schaffung neuer Strukturen in der ambulanten geriatrischen Behandlung, wenn die Ansprüche „Rehabilitation vor Pflege“ und „ambulant vor...






